Ben je geïnteresseerd in de wereld van wetenschap & technologie en wil je hier graag meer over lezen? Word dan lid van KIJK!
De media staan vol berichten over genderneutraliteit. Medische wetenschappers pleiten juist voor het tegenovergestelde: meer onderscheid tussen mannen en vrouwen. Want dat is voor beide geslachten beter.
Er moet meer onderzoek worden gedaan naar gezondheidsproblemen die alleen vrouwen hebben. Dat laat Pia Dijkstra, demissionair minister voor Medische Zorg, vandaag – op Internationale Vrouwendag – weten. Zij roept de zorg op om hiermee aan de slag te gaan en gaat ook een “substantieel bedrag” beschikbaar stellen, hoeveel precies maakt ze later bekend.
Het is een reactie op een rapport van eind vorig jaar van de Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG) en Women Inc. Uit dat onderzoek bleek dat er in de gezondheidszorg te weinig aandacht is voor en kennis over vrouwspecifieke aandoeningen, zoals bekkenbodemproblemen en menstruatieklachten.
Maar niet alleen bij vrouwspecifieke aandoeningen schiet de kennis tekort. Ook bij ziektes die beide geslachten treffen, is er veel meer bekend over het ziekteverloop en de behandeling bij mannen. In de gratis longread hieronder lees je daar meer over.
Verkeerde en verlate diagnoses
“Wil je me laten zien hoe een hartaanval eruitziet?”, vraagt een man in het spotje van de Hartstichting aan drie actrices. Wat volgt zijn ‘klassieke’ symptomen als pijn op de borst, kortademigheid, in elkaar zakken.
De boodschap van het spotje is: deze symptomen komen inderdaad vaak voor – bij mannen. Vrouwen vertonen meestal heel andere verschijnselen als ze een hartaanval hebben. Ook sommige andere ziektes herkennen we vooral aan de symptomen die bij mannen optreden.
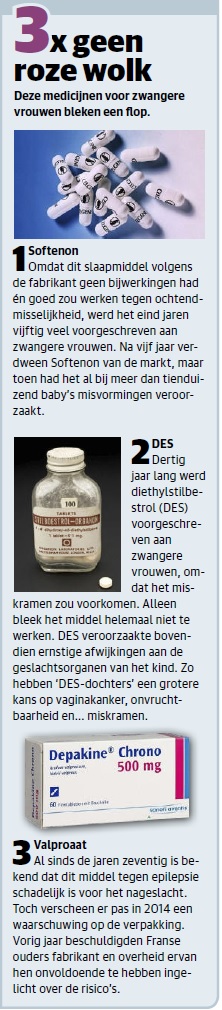
Tot de jaren negentig werden medische onderzoeken meestal uitgevoerd op mannen. Mannen zijn nu eenmaal hormonaal stabieler dan vrouwen, met hun menstruatiecycli en zwangerschappen. Ook speelden incidenten met onderzoeksmedicijnen die bij nader inzien schadelijk bleken voor het nageslacht van vrouwelijke proefpersonen (zie verderop kader ‘3 x geen roze wolk’) een rol bij de keuze voor de man als standaardonderzoekspersoon.
Gevolg van al die herenstudies is dat in medische studieboeken nog steeds omschrijvingen van ziektes en behandelingen staan die veelal zijn gebaseerd op mannen. Dat kan leiden tot een verkeerde of verlate diagnose of behandeling bij de dames.
Lees ook:
- Zelfde gen zorgt voor meer én minder kans op ziekte
- Komen mannen ook in de overgang?
- ‘Wetenschap wordt nog steeds geassocieerd met mannen’
Rookvrije longen
Inmiddels weten we dat een hartaanval bij vrouwen heel andere symptomen heeft dan bij mannen: in plaats van hevige pijn op de borst krijgen ze soms alleen vage buik- of rugpijn en griepachtige verschijnselen zoals duizeligheid, misselijkheid en vermoeidheid. Voor vrouwen én voor artsen is het daardoor lastig om een hartaanval te herkennen.
Dit geldt ook voor longkanker. Hoewel we deze ziekte voornamelijk met roken associëren, is dat niet altijd de oorzaak. Ongeveer een kwart van de patiënten rookt niet en juist onder deze nietrokers is het percentage vrouwen opvallend hoog: zo’n 70 procent.
Het is nog niet helemaal duidelijk hoe deze niet-rokers longkanker ontwikkelen. De oorzaak ligt wellicht in mutaties. Dat zijn veranderingen in het DNA van de kankercellen die ervoor zorgen dat ze constant en snel delen. Sommige van deze genetische veranderingen komen vaker voor bij de groep niet-rokende longkankerpatiënten. En ook vaker bij vrouwen dan bij mannen.
Gelukkig kunnen medicijnen doelgericht op deze mutaties ingrijpen. Om te zien of een patiënt voor deze behandeling geschikt is, kijken artsen eerst of bepaalde mutaties wel aanwezig zijn. Deze mutatiecheck wordt nu alleen in een vergevorderd stadium van de ziekte gedaan, ongeacht geslacht of rokersstatus van de patiënt. Maar misschien zijn niet-rokende vrouwen met longkanker – die dus vaker die specifieke mutaties hebben – beter af als zo’n check in een eerder stadium van de ziekte wordt uitgevoerd, zodat ze sneller en beter behandeld kunnen worden.
Breinbescherming
Ook alzheimerpatiënten kunnen baat hebben bij een gendergerichte benadering. Onderzoekers dachten lang dat meer vrouwen alzheimer krijgen doordat ze gemiddeld ouder worden dan mannen. Inmiddels denken ze dat geslachtshormonen ook een rol spelen. Bij mensen met alzheimer sterven zenuwcellen in de hersenen af na beschadiging door eiwitophopingen.
Wetenschappers vermoeden dat zowel mannelijke als vrouwelijke geslachtshormonen de zenuwcellen hiertegen kunnen beschermen. Beide hormonen geven de cellen een seintje dat ze het overschot aan eiwitten moeten opruimen, maar ze geven dat signaal op een nét wat andere manier.
Bij het stijgen der jaren dalen de hormoonspiegels; bij vrouwen drastisch tijdens de overgang, bij mannen meer geleidelijk tussen hun dertigste en hun tachtigste. Met de dalende hormoonspiegels neemt ook de zenuwcelbeschermende werking af – en stijgt de kans op alzheimer.
Nu kan alleen een dalende hormoonspiegel geen alzheimer veroorzaken – want dan zou iedereen het krijgen – maar bij mensen met een verhoogd risico zou dit een extra zetje kunnen zijn. Zij kunnen baat hebben bij een behandeling die het zenuwcelbeschermende mechanisme weer activeert. Maar dan moet die behandeling gezien de verschillen in de hormoonspiegels wel worden toegesneden op mannen én op vrouwen.
De huidige alzheimermedicijnen zijn zowel op mannen als vrouwen getest, maar er is nooit goed onderzocht of de middelen beter werken bij vrouwen of bij mannen. Ook de meer dan honderd middelen die de markt nooit hebben gehaald, zijn niet apart op mannen en vrouwen getest. We zullen dus nooit weten of het iets had uitgemaakt als deze onderzoekers wel naar het genderonderscheid hadden gekeken.
Maar er is nog meer aan de hand met medicatie. De dosering van veel medicijnen is afgestemd op het gemiddelde gewicht van de man. Vrouwen zijn doorgaans gemiddeld lichter en krijgen daardoor per kilogram lichaamsgewicht meer medicijn binnen. Dat werkt dan soms beter of langer, maar het kan ook voor meer bijwerkingen zorgen.
Daarbij verschilt de snelheid waarmee het lichaam een medicijn verwerkt tussen mannen en vrouwen, zowel in opname-, afbraak- als uitscheidingssnelheid. Als dat nu voor alle medicijnen dezelfde gevolgen zou hebben, was dit makkelijk op te lossen. Als vrouwen bijvoorbeeld alle medicijnen langzamer zouden afbreken dan mannen, zouden artsen ze altijd een lagere dosis kunnen geven. Maar helaas ligt het anders.
Zo worden de pijnstillers naproxen en tramadol door verschillende leverenzymen afgebroken. Vergeleken met mannen hebben vrouwen meer van het ene enzym en minder van het andere. Hierdoor wordt tramadol bij vrouwen sneller afgebroken dan bij mannen, en is het dus korter werkzaam. Voor naproxen is dat precies andersom. Maar de dosering is gek genoeg voor beide geslachten gelijk.
Actieve binnenvetters
Toch delven vrouwen niet altijd het onderspit bij ongelijkheden in de medische wereld. Mannen zijn bijvoorbeeld slechter af als ze lijden aan een depressie, omdat artsen hun symptomen niet altijd herkennen. Waar vrouwen vaker last hebben van ‘passieve’ symptomen zoals vermoeidheid, eetproblemen en angsten, kenmerkt een depressie bij mannen zich vaak door ‘actiever’ gedrag, zoals overmatig drugs- en drankgebruik, agressie en roekeloosheid.
Toch komen die verschijnselen niet voor in het rijtje symptomen van het Nederlands Huisartsen Genootschap. Hierdoor wordt de juiste diagnose bij mannen mogelijk vaker gemist. Dit verschil wordt trouwens niet veroorzaakt doordat studies in het verleden alleen op mannen werden gedaan, maar doordat die minder snel hulp zoeken. “Mannen gaan sowieso niet zo vaak naar de huisarts, ook niet met een depressie. Ze praten er gewoon niet zo snel over”, zegt Derek de Beurs, onderzoeker geestelijke gezondheidszorg bij het NIVEL. Opvallend genoeg overlijden er volgens cijfers van het Centraal Bureau voor de Statistiek jaarlijks twee keer zoveel mannen als vrouwen door zelfmoord. “En doordat hun methodes doorgaans agressiever zijn, slaagt de zelfmoord vaker dan bij vrouwen.”
Als het over medicatie bij depressie gaat, lijken vrouwen juist weer de pineut. Ook deze medicijnen zijn niet afzonderlijk op mannen en vrouwen getest voor ze op de markt kwamen, maar er is later wel onderzoek naar gedaan. In 2016 brachten Amerikaanse wetenschappers deze onderzoeken in kaart en concludeerden daarbij dat er aanwijzingen zijn dat een bepaald type antidepressivum beter werkt bij mannen dan bij vrouwen. Maar, schrijven ze, de aanwijzingen zijn nog niet sterk genoeg om het behandelbeleid aan te passen.
In de medische wetenschap is gender dus nog niet bepaald ‘neutraal’. Toch streven artsen en onderzoekers wel degelijk naar een soort genderneutraliteit, maar dan in de zin van een gelijke behandeling en gelijke vooruitzichten voor man en vrouw.
Begin jaren negentig leek de medische wereld op dit gebied een grote stap te maken. Het National Institute of Health (NIH), een grote gezondheidsorganisatie in de Verenigde Staten, publiceerde nieuwe richtlijnen waarin het instituut eiste dat alle geneesmiddelenstudies die het NIH subsidieerde zowel mannen als vrouwen zouden opnemen, zodat onderzoekers konden vergelijken hoe de medicatie bij beide groepen werkte. Een veelbelovende stap, maar er is nog een wereld te winnen.
In 2017 constateerden Zweedse wetenschappers van de Universiteit van Umeå bijvoorbeeld dat vrouwen nog altijd ondervertegenwoordigd zijn in de meeste studies. Het blijft er vaak bij dat onderzoekers alleen vermelden hoeveel mannen en vrouwen er aan de studie deelnamen. Zo rapporteerden wetenschappers in vier van de vijf gevallen niet of een medicijneffect verschilde tussen de deelnemende mannen en vrouwen.
Doorbrekend besef
Waarom is het toch zo lastig om gendergericht te onderzoeken en te behandelen? Tijdens een overleg van Europese experts op dit gebied bleek dat een gebrek aan besef de grootste boosdoener is. In onderwijs en onderzoek, maar ook bij farmaceuten en overheidsinstanties, die vaak de grote geldschieters van medisch onderzoek en faciliteiten zijn.
Hoogleraar Bart Fauser, gynaecoloog en medeoprichter van de Alliantie Gender en Gezondheid, een organisatie van wetenschappers die zich inzet om dit besef te vergroten, ziet dit ook: “De geneeskunde is over het algemeen behoorlijk terughoudend, en veranderingen komen moeilijk tot stand. Het behoeft echt een heel andere visie.”
In 2006 schreef hoogleraar vrouwenstudies Toine Lagro-Janssen nog dat niet één Nederlandse geneeskundeopleiding genderonderscheid behandelde. Begin 2017 concludeerde ze dat de Radboud Universiteit in Nijmegen inmiddels diverse lessen aan het onderwerp besteedt. Fauser zou graag zien dat er op dit gebied meer landelijke afstemming komt tussen de Nederlandse universiteiten.
Zover is het nog niet, maar het tij begint langzaam te keren. Internationaal, en ook in ons land. Het besluit van demissionair minister Dijkstra om meer geld te investeren in onderzoek naar vrouwspecifieke aandoeningen is bijvoorbeeld een goede stap vooruit.
Dit artikel is geüpdatet, maar stond oorspronkelijk in KIJK 5/2018.
Meer informatie:
- TED-talk Paula Johnson: His and hers… healthcare
- Yale: Do Gender Differences Matter in Health Outcomes?
- VUmc: Meer aandacht voor man/vrouw verschillen in de zorg
- Boek: Ook getest op vrouwen
Tekst: Tamarah de Jong
Openingsbeeld: iStock/Getty Images